Le Medicine non Convenzionali in Dermatologia
Cresce rapidamente líinteresse per le Medicine non Convenzionali (MnC) in
campo dermatologico (Scarsella P., 2002). Una recente review dimostra che sono
stati svolti, negli ultimi venti anni, oltre 50 lavori clinici sullíefficacia
dellíomeopatia in corso di varie dermopatie (AAVV, 2002), mentre varie sono le
documentazioni díefficacia per líagopuntura e le metodiche correlate (AAVV,
2000).
La fitoterapia interessa varie campi di tipo sia cosmetologico che pi˘
strettamente dermatologico e dei vantaggi e rischi si Ë discusso molto in questi
ultimi tempi (Di Stanislao et al., 20001). Per quanto concerne la Medicina
Tradizionale Cinese (MTC) abbiamo raccolto i risultati delle nostre ricerche in
campo dermo-allergologico in un lavoro su internet (Di Stanislao et al. 2002)
dello scorso anno e, ancora, ci siamo interessati della coniugazioni di
strategie terapeutiche in varie patologie come aging, prurito, cute menopausale.
Inedite sono tre nostre ricerche che vogliamo fare oggetto di questa relazione.
La prima riguarda la coniugazione fra omeopatia a bassa potenza (5-7CH) ed
organoterapia in corso di idrolipopessia. Il lavoro, molto ampio e dettagliato,
Ë in corso di pubblicazione (Di Stanislao et al., in press). Il secondo studio,
aperto e sequenziale, ha riguardato la formula erboristica cinese Ku She Pian
che si Ë dimostrata efficace e maneggevole nella gestione di adolescenti atopici.
Non solo si registra un rapido miglioramento dello SCORAD, ma il prodotto, ben
tollerato a livello gastrico, non induce nÈ modificazioni epato-renali nÈ
sostali variazioni degli altri parametri di laboratorio. Una vigorosa azione
antiflogistica in corso di varie dermopatie Ë stata, infine, verificata su una
buona casistica di pazienti adulti díambo i sessi, relativamente ad un nuovo
topico (Truederm) basato su tre differenti fitocomplessi.
Un aspetto da noi particolarmente indagato (da oltre 10 anni) Ë quello delle
cosiddette intolleranze alimentari, soprattutto nei suoi risvolti
dermatologici (atopia, orticaria, ecc.) che cosmetologici (panniculopatia
edemato-fibrosclerosa). Sempre pi˘ frequentemente il dermatologo Ë chiamato ad
indagare su quadri clinici che il medico curante o il paziente stesso
riferiscono come di probabile natura allergica su base alimentare. In realt‡,
sebbene in aumento, solo il 5 % delle reazioni avverse agli alimenti possono
essere definite di natura allergica. Le reazioni allergiche propriamente
dette sono frequenti solo nella prima infanzia con una tendenza al miglioramento
ed alla risoluzione spontanea nel giro di pochi anni (Wultrich, 1999). Oltre i
10 anni líallergia alimentare Ë sicuramente meno frequente (circa lí1% della
popolazione generale ed il 5% circa delle reazioni allergiche totali). Mentre
nel bambino gli allergeni alimentari di pi˘ comune riscontro sono il latte,
líuovo, alcuni frutti (specie quelli con guscio) ed il pesce, nellíadulto
sono spesso in causa gli alimenti di origine vegetale, generalmente in
soggetti con allergie stagionali a pollini, per la possibilit‡ di reazioni
crociate tra pollini, frutta e vegetali. Alcuni allergologi negano vi
possano essere intolleranze alimentari non immuno-mediate, altri allergologi le
ammettono. Líargomento quindi Ë controverso (Jacobsen et al, 2000).
Oltre alle reazioni immunologiche propriamente dette, gli alimenti sono
pi˘ spesso in causa come responsabili di reazioni tossiche, pseudoallergiche o
di intolleranza. Le reazioni tossiche possono essere causate da contaminanti
microbici o ambientali, tossine, pesticidi, sostanze chimiche impiegate nel
settore agricolo, contaminanti ìaccidentaliî (ad es. diossina). Le reazioni da
intolleranza, invece, sono caratterizzate da un deficit enzimatico qualitativo o
quantitativo (lattasi, saccarasi-isomaltasi, fenilchetonuria, sindrome di
Hartnup, ecc.). La distinzione principale comunque sarebbe che líallergia
scatena sintomi in modo qualitativo (anche piccole e sporadiche quantit‡ di
alimento scatenano sintomi) mentre le intolleranze darebbero sintomi in modo
quantitativo (dipende dalla dose, dalla frequenza di assunzione e dalla
eventuale associazione con altri alimenti che rinforzino la reazione): pertanto
accertamenti di tipo SI/NO come i test allergologici convenzionali non
potrebbero documentarle (De Luca, 1991). La diagnosi precisa Ë un problema del
medico.
Il paziente non chiede uníetichetta, chiede una cura che lo liberi dal sintomo
o quantomeno gli permeta di sopportarlo. Qualsiasi strumento conduca alla
soluzione del singolo caso deve essere accolto senza sospetto, a patto che il
movente sia il bene del paziente, con attenzione al dispendio di forze, alla
compliance e alla costosit‡ delle cure in rapporto al prevedibile beneficio.
Ogni sintomo puÚ prodursi con pi˘ di un meccanismo. Occorre considerare la
frequenza dei vari percorsi patogenetici, ossia la probabilit‡ che il disturbo
lamentato si sia sviluppato attraverso un meccanismo patogenetico piuttosto che
un altro. Ma poi occorre considerare tutti i possibili meccanismi. Importante Ë
capire quale percorso patologico abbia fatto quel singolo organismo in quel
singolo caso.
Le forme alimentari di tipo IgE-mediato sono:
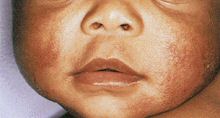
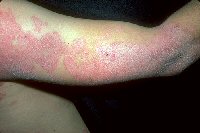
- Dermatite atopica (Foto 1)
- Gastroenterite eosinofila (Contrassegnata da: nausea postprandiale, vomito,
dolore addominale, steatorrea, perdita di peso nellíadulto o ritardo di crescita
nel bambino, atopia, infiltrazione eosinofila della mucosa, tonaca muscolare e
sierosa di stomaco e/o piccolo intestino con perdita dei villi).
- Gastroenteropatia acuta (diarrea, distensione addominale, sindrome peritoneale
o subocclusiva a regressione spontanea in meno di 24 ore).
- Rinite e/o Asma
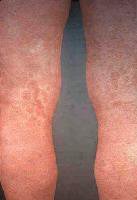
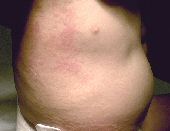
- Rush Cutaneo (Foto 2)
- Shock
- Sindrome allergica orale
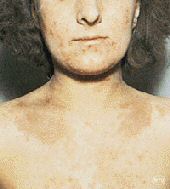
- Sindrome Orticaria Angioedema (Foto 3)
†
|
†
Foto 1:
Dermatite atopica del
bambino,
dellíadolescente e
dellíadulto†††††††††††††
|
 †
†
†
†
†
†
†
†
†
†
†
 |
|
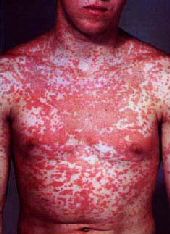
Foto 2:
Rush
cutanea
esantematico |
Foto 3:
Orticaria |
 †
†
†
†
†
 |
†
Le manifestazioni immunologiche non IgE mediate (da immunocomoplessi o
attivazione linfocitaria) comprendono:
- Dermatite Erpetiforme
- Emicrania
- Enteropatia da glutine
- Enteropatia transitoria al glutine o ad altri alimenti (latte, uova, pesce,
pollo, riso, ecc.)
- Gastroenteropatia Cronica (enteriti, proctiti, malassorbimento)
- Idrartro
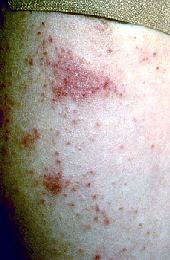
- Manifestazioni cutanee acspicifiche (urticate, eczematose, a tipo prurigine,
ecc.) (Foto 4)
- PIMS (depressione, alvo alternante, emicrania, astenia, malessere)
- Sindrome Nefrosica
- Sindrome Tensione-Fatica
- Vasculite
Foto 4:
Manifestazione cutanea
aspecifica
di tipo eczematoso
†
†
Esiste poi una vasta
categoria di reazioni extraimmunitarie definite pseudoallergiche (PAR).
I meccanismi
patogenetici delle PAR comprendono:
- Liberazione diretta dei mediatori chimici dai mastociti e dai basofili.
- Attivazione della via classica del complemento con liberazione di frazioni
complementari in grado di degranulare i mastociti.
- Sbilanciamento del sistema cicloossigenasi-lipoossigenasi.
Gli alimenti pi˘ spesso in causa sono2:
- Acciughe
- Albume díuovo
- Alcuni tipi di pesce ed alimenti in scatola
- Aringhe
- Bevande fermentate
- Cioccolato
- Crostacei e frutti di mare
- Fegato di maiale
- Formaggi fermentati
- Fragole
- Insaccati
- Pomodori
- Pomodori
- Salmone
- Sardine
- Spinaci
- Tonno
†
Molti altri fattori sono
in grado di provocare sindromi pseudoallergiche. Additivi [sodio metabisolfito,
il giallo di tartrazina (E102), il benzoato di sodio, líacido 4-idrossibenzoico,
la vanillina, líASA presente naturalmente in vari alimenti come mirtilli,
albicocche, banane, mele, prugne, patate, piselli]; sostanze inalate (tabacco,
miceti, polveri di legni, fibre di cotone, lino, canapa, polveri minerali),
agenti fisici, fattori neuropsichici, foci infettivi o parassitari, veleni.
Circa la diagnosi di reazioni avverse alimentari (AFR) si possono differenziate
test convenzionali e non convenzionali sia in vivo che in vitro.
Diagnostica convenzionale delle AFR(Blanco-Quiros, et al., 1995)
†
Un ruolo fondamentale
come sempre Ë affidato allíanamnesi che deve essere quanto pi˘ scrupolosa e
dettagliata possibile, anche se talvolta líintervallo non sempre immediato tra
assunzione dellíalimento e comparsa dei sintomi rende difficoltosa la raccolta
dei dati.
I test allergologici in vivo con estratti allergenici dellíalimento (Prick
Test), o con líalimento fresco (Prick by Prick) hanno uníattendibilit‡ non
sempre accettabile. Anche il dosaggio sierologico delle IgE (o delle IgG4)
specifiche risente di un considerevole numero di false positivit‡ o di false
negativit‡.Le diete díeliminazione e di reintroduzione graduale possono essere
di una certa utilit‡, anche se la loro esecuzione Ë spesso indaginose. Il test
di provocazione orale con capsule a dosaggio controllato, sebbene non fornisca
spiegazioni sul tipo di meccanismo immunologico in causa, Ë di certo quello pi˘
utile. Richiede perÚ líospedalizzazione ed un attento monitoraggio del paziente
per 24-48 ore.Il test epicutaneo per le allergie da contatto puÚ essere utile
per svelare una sensibilizzazione da contatto che possa giustificare una
riacutizzazione per via alimentare di una dermatite da contatto (Nichel, Balsamo
del Per˘, ecc.) Altri test diagnostici in vitro (CAST, BAT) o in vivo
(scatenamento per via endoscopica) sono meno diffusi o di pi˘ difficile
interpretazione. Un test dirimente in corso di PAR, Ë il protocollo che prevede
líimpiego, distanziato da uníora ed a cieco semplice, di capsule opache di
gelatina con:
†
a. Lattosio 100 mg
b. Tiramina 40 e poi 100 mg
c. Feniletilamina 3 mg
d. Nitrito sodico 4 e 8 mg
La provocazione orale si considera positiva quando si verifica una
riproducibilit‡ della sintomatologia oggettiva o uníesacerbazione dei sintomi
identificati. Il test va eseguito sotto controllo medico ed in un centro
ospedaliero.
Le AFR in Ecologia Clinica
Diagnostica Non-Convenzionale delle AFR
Secondo una peculiare visione, fatta propria negli anni da Mackarness,
Lewith ed altri ecologisti clinici, dosi ripetute di cibo intollerante
esauriscono le capacit‡ adattogene individuali (relazione fra asse
ipotalamo-iposifo-surrenalico e sistema psiconeurologico ed immunitario),
causando accumulo di "veleni" (tossici) in grado di determinare quadri
inaspettati come sordit‡, reumatismo cronico, cefalea, mucosite area a
ripetizione, dermatite, colite specifica o aspecifica, depressione, ecc. Le
reazioni avverse seguirebbero il seguente andamento:
1. Allarme iniziale (non adattamento e reattivit‡ immediata)
2. Resistenza (adattamento)
3. Esaurimento (disadattamento e perdita di reattivit‡)
Questo modo di interpretare le AFR si serve, per la diagnosi, oltre che di
anamnesi ed esame obbiettivo, di una serie di test non-convenzionali di diverso
tipo e differente validazione. Esaminiamone i principali.
- Test DRIA: si basa sullo studio delle variazioni del tono muscolare in
rapporto allíassunzione di cibi intolleranti. Eí piuttosto affidabile e ripetevo
nei risultati, a patto di impiegare strumenti di buona qualit‡ e personale ben
qualificato. Il costo della strumentazione (in fondo un dinamometro ad alta
sensibilit‡) Ë piuttosto elevato e rende la quota a carico dellíutente piuttosto
alta. Gli esperti di osteopatia, chiropratica e posturologia affermano che Ë
possibile anche una valutazione diretta e manuale del tono muscolare, senza
líimpiego di strumenti di rivelazione. Casistiche ampie e controllate non sono
mai state prodotte.
- Test VEGA (e sue varianti): sviluppatosi a partire dalle osservazioni
dellíelettroagopuntura secondo Voll, sulle variazioni del potenziale elettrico
cutaneo in relazione al contatto con alimenti intolleranti. Nonostante il metodo
sia criticato per la sua scarsa riproducibilit‡ (i risultati variano secondo
líoperatore, della strumentazione e delle "sostanze-test" usate), si Ë tentato
di ovviare alle diverse limitazioni costruendo, nel tempo, apparecchiature
differenti (Vega, Mora, Sarmtest 800, Sarmtest 2000), con puntali sempre pi˘
maneggevoli e calibrati, in modo da ottenere risultati indipendenti dalla
pressione esercitata. Fra le metodiche alternative Ë líunico test che puÚ
vantare ricerche cliniche ampie e di un qualche significato.
- Il Test Leucocitotossico Ë stato messo a punto da Byrant negli anni
quaranta e sviluppatosi poi in Europa (Inghilterra ed Italia) alla fine degli
anni ottanta. Consiste nel documentare, in vitro, líazione citotossica (vacuolizzante)
di certi alimenti sui neutrofili del paziente (Mantatori et al., 1995).
Nonostante numerose segnalazioni sulla sua affidabilit‡ e riproducibilit‡, molti
AA affermano che, eseguendo esami sullo stesso paziente e sul sangue dello
stesso prelievo in centri diversi, si possono ottenere risultati nettamente
differenti. La medicina scientifica, in ogni modo, Ë molto critica sulla reale
efficacia del test. Le nostre non numerose esperienze cíinducono ad una certa
prudenza circa la reale capacit‡ del test di rilevare reazioni avverse, con
risposte, molto spesso ed anche da parte di operatori esperti, alquanto
sovrastimate.
†
Autore: Carlo Di Stanislao
Indirizzo per chiarimenti
Carlo Di Stanislao
UO di Dermatologia AUSL 04 LíAquila
Tel. 0862368729-642
Fax 0862319905
Email: dermoaq@libero.it†
†
Referenze
- AAVV: Libro bianco sullíagopuntura e le altre terapie della tradizione
estremo-orientale, Ed. SIA/CEA, Milano, 2002.
- AAVV: Ricerca bibliografica n. 3: Malattie della pelle, Omeopatia Oggi, 2002,
38: 42-44.
- Blanco-Quiros A., Arranz E.: Immunological mechanism of food allergy, Proc.
XVI EAACI Congress. (Madrid, Juene 25-30 1995), Ed. Monduzzi, Bologna, 1995, pp
869-872.
- De Luca L.: Líallergia alimentare, Ed. Florio, Napoli, 1991
- Di Stanislao C., Galluzzo E., Konopachi D., Fulminis A.: Agopuntura:
esperienze in campo dermo-allergologico nel periodo 1997-2001, Proxima
(http://www.neurolinguistic.com/proxima/index.htm ), 2002.
- Di Stanislao C., Giannelli L., Iommelli O., Lauro G.: Fitoterapia comparata,
Ed. Di Massa, Napoli, 2001.
- Di Stanislao C., Marcelli F.: Omeopatia ed altre bioterapie nel trattamento
della cosiddetta ìcelluliteî, Omeonet, in press.
- Jacobsen MB, Aukrust P, Kittang E, Muller F, Ueland T, Bratlie J, Bjerkeli V,
Vatn MH: Relation between food provocation and systemic immune activation in
patients with food intolerance, Lancet, 2000, 356(9227):400-401.
- Mantatori M., Rizzo C.: Ecologia clinica ed intolleranze alimentari, Ed.
Tecniche Nuove, Milano, 1995.
- Scarsella P.: Medicine non convenzionali in dermatologia: evidenze e
precauzioni, KosmË, 2002, 6: 20-24.
- Wuthrich B: Allergology: quo vadis ?, Schweiz Med Wochenschr, 1999,
129(24):905-914.
|

