|
Menopausa deriva dalla parola greca pauein, che significa terminare,
proprio ad indicare la fine della funzione riproduttiva e, in alcuni casi,
purtroppo anche la fine del buonumore. Con l’ultima mestruazione (che, per
definizione, segna il principio della menopausa) la donna, infatti, avverte
numerosi cambiamenti fisici e psicologici che possono minacciare la sua
stabilit‡ emotiva aumentando il rischio di depressione.
Tra le alterazioni fisiche, quella di
maggior incidenza sull’umore Ë sicuramente il calo del livello di estrogeni (gli
ormoni femminili necessari per la maturazione dell’uovo), dando luogo al ìclimaterioî,
cioË la modificazione del ìclimaî ormonale e, quindi, ad una serie di sintomi
fisici e psichici variabili da donna a donna secondo l’et‡, le modalit‡ di
insorgenza, la vita sociale, ecc. In particolare, Ë stato dimostrato che il
deficit estrogenico Ë in grado di ridurre i livelli di triptofano: il
precursore della serotonina, neuro-trasmettitore che interferisce positivamente
sul tono dell’umore. Inoltre, il calo di estrogeni provoca la riduzione di
altri neurotrasmettitori ad azione centrale, come i peptidi oppioidi,
anch’essi responsabili di un calo di umore. Tutto questo puÚ dare origine alla
sintomatologia psichica della donna in post-menopausa, provocando ansia,
facile irritabilit‡, timore di affrontare il futuro, senso di stanchezza,
insonnia e, infine, depressione.
Oltre alle cause ormonali, perÚ,
esistono anche dei fattori sociali che, con l’avanzare dell’et‡, possono
indurre al ìmalumoreî: i figli diventano grandi e indipendenti, escono di casa,
si sposano, nascono i primi nipotini, i genitori ormai vecchi muoiono, ecc.
L’interazione di entrambi i mutamenti (fisici e psicologici) rendono, quindi, la
menopausa e il post-menopausa un periodo della vita difficile da affrontare[1].
Va qui precisato cosa debba
intendersi per climaterio e per sindrome climaterica. Il climaterio femminile
rappresenta il lento e graduale esaurirsi dell’attivit‡ riproduttiva. Si
distinguono un climaterio pre- e postmenopausale. La causa viene identificata
nellí esaurirsi del patrimonio follicolare ovarico.
Il climaterio premenopausale Ë caratterizzato frequentemente da disordini
funzionali ovarici (cicli anovulatori, fasi luteali brevi, insufficienza del
corpo luteo), con iperestrogenismo assoluto o relativo e conseguente patologia
endometriale, prevalentemente iperplastica.
Líobesit‡ ed una corticale ovarica spessa determinano, nella postmenopausa, un
iperestrogenismo per l’accentuato metabolismo adipocitico degli androgeni
ovarici.
Il termine climaterio deriva dalla
parola greca klimakter (gradino; klimax scala) e sta ad indicare
il lento e graduale esaurirsi dell’attivit‡ riproduttiva della donna. Purtroppo,
questo termine viene usato raramente ed Ë erroneamente sostituito da quello di
menopausa (dal greco menopausis: cessazione del flusso mestruale), con
cui invece si indica l’ultima mestruazione. CiÚ genera una gran confusione alla
quale concorrono anche Societ‡ Scientifiche nazionali ed internazionali che
usano, impropriamente, il termine "menopausa" invece che quello di "climaterio".
Proprio al I Congresso Internazionale sulla Menopausa, il climaterio Ë stato
definito come "quella fase della vita che segna il passaggio tra l’et‡
riproduttiva e quella non riproduttiva".
Come conseguenza di questa impropria denominazione, si Ë coniato il termine di
andropausa, come sinonimo maschile di menopausa, senza considerare il
significato etimologico della parola andropausa (dal greco andros-pausis:
cessazione dell’uomo).
Il termine climaterio invece puÚ essere utilizzato per ambedue i sessi, nel
sopradetto significato di involuzione graduale delle attivit‡ riproduttive.
D’altra parte, la Societ‡ Internazionale della Menopausa ha, come compito
istituzionale, lo studio del climaterio maschile e femminile. Ancora pi˘
incredibile Ë la terminologia usata dagli Autori anglosassoni: Varin e Bachelot,
dividono in 3 le tappe della menopausa[2]:
a) premenopausa: dalla pubert‡ (sic!) alla perimenopausa;
b) perimenopausa: dall’inizio delle irregolarit‡ mestruali ad un anno dopo la
menopausa;
c) postmenopausa: dalla amenorrea definitiva in poi, senza limite.
Purtroppo ancora vi Ë molta confusione. Non si vuol dar retta a Giustiniano: "Nomina
sunt conseguentia rerum".
Critodemo, astrologo del periodo
ellenistico (II sec. a.C.), nell’opera "Orasis" (Visione), espone una teoria
secondo la quale, nella vita umana, si alternano fasi, dette climateriche, che
si realizzano ad intervalli di 7 anni e che sono caratterizzate da brusche
variazioni biologiche. Possiamo distinguere un climaterio premenopausale ed uno
postmenopausale.
Il climaterio premenopausale ha inizio intorno ai 40 anni ed Ë
caratterizzato frequentemente da periodi di amenorrea, alternati a
menometrorragie, dovuti a cicli anovulari, a fasi luteali brevi, ad
insufficienza del corpo luteo. PuÚ durare da 1 a 10 anni e finisce al
momento dell’ultimo flusso mestruale che, nei Paesi sviluppati, si colloca
intorno al cinquantesimo anno di et‡. Il dosaggio delle gonadotropine, che
aumentano dopo la menopausa, ci consente di porre facilmente diagnosi
differenziale con le amenorree transitorie del climaterio premenopausale.
Ovviamente, il momento della menopausa si puÚ determinare solo con metodo
retroattivo. Molto pi˘ difficile Ë stabilirne un limite temporale finale, che,
da alcuni, Ë stato fissato all’et‡ di 65 anni.
A parte deve essere considerata la
menopausa che si instaura prima dei 40 anni (0,9%), che viene definita precoce e
di cui spesso l’etiologia sfugge. Di recente, in molti di questi soggetti, Ë
stato dimostrato un mosaicismo X0, con ovale piccole. In ovaie di forma e
dimensioni normali, alla biopsia si osserva una spiccata povert‡ follicolare.
CiÚ puÚ essere dovuto o ad un congenito scarso patrimonio follicolare o ad una
distruzione ad etiologia virale (parotite). A volte, possono essere chiamate in
causa resezioni ovariche che, eseguite come trattamento di lesioni ovariche
benigne, depauperano sensibilmente il patrimonio ovulare.
Rari sono i casi di menopausa precoce
dipendente da ovaio resistente su base autoimmune.
Vi Ë poi il climaterio
postmenopausale chirurgico, chimico, attinico. Si Ë discusso a lungo su quali
possano essere le cause prime che determinano il climaterio e quindi la
menopausa e, a tale proposito, sono state formulate varie ipotesi. Per alcuni il
primum movens della sindrome climaterica Ë da identificare con l’ipotalamo,
analogamente a quanto accade per la pubert‡. La maturazione ipotalamica,
infatti, determina la pubert‡ cosÏ come non ben definite alterazioni
ipotalamiche dovrebbero essere responsabili del climaterio e della menopausa.
Una delle cause sarebbe da ricercare in una diminuita sensibilit‡ dell’asse
ipotalamo-ipofisario all’azione dell’inibina, con conseguente liberazione
incontrollata della secrezione gonadotropinica.
La maggior parte degli studiosi,
suffragati dai dati morfologici, convengono che Ë l’esaurirsi progressivo del
patrimonio ovulare la vera causa dell’istituirsi della sindrome climaterica.
La donna, al contrario dell’uomo, ha
un patrimonio ovulare che si concretizza alla nascita, con una notevole
variabilit‡ fra i vari soggetti. Una spiccata riduzione dei follicoli Ë
sufficiente perchÈ si determinino alterazioni autocrine e paracrine con
diminuzione di un fattore ovarico inibino-simile, ipersecrezione di FSH e LH e
conseguente insensibilit‡ dei residui follicoli primordiali alla stimolazione
gonadotropinica.
Il climaterio premenopausale presenta
almeno due quadri clinici ben definiti. Il primo nel quale l’azione
gonadotropinica cronicamente elevata causa la maturazione di numerosi follicoli
senza che avvenga la deiscenza, con conseguente formazione di cisti follicolari
e produzione di una quantit‡ elevata di estrogeni, non controbilanciata da
un’adeguata produzione progestinica (cicli anovulatori), e quindi comparsa di
menometrorragie sottese da patologie endometriali (iperplasia ghiandolare
semplice, polipoide e adenomatosa, sino all’adenocarcinoma). In questo periodo
inoltre l’iperestrogenismo, assoluto o relativo, favorisce l’accrescimento dei
fibromiomi uterini. Anche la mammella risponde a questo iperestrogenismo con
patologie che variano dalla mastopatia fibroso-cistica al carcinoma.
Nel secondo quadro clinico
riscontriamo, invece, un rapido passaggio alla menopausa, senza alcuna
particolare sintomatologia emorragica. Gi‡ abbiamo detto come sia difficile
definire nel tempo il climaterio postmenopausale. Alcuni ne limitano la durata
ad un anno dall’ultima mestruazione, altri a 6 mesi ed altri ancora, ne
prolungano la durata sino all’et‡ di 65 anni. Si tratta comunque di
delimitazioni arbitrarie.
Il quadro clinico della postmenopausa,
riguardo l’apparato genitale, Ë rappresentato da un’atrofia che colpisce
specialmente vulva e vagina. In particolare, Ë l’epitelio vaginale a risentire
maggiormente di questa situazione. Esso Ë costituito da poche assise cellulari
che, sfaldandosi, lasciano a nudo il derma sottostante; ne consegue una
frequente flogosi: la cosiddetta vaginite distrofica. In alcuni casi, peraltro,
tali lesioni regressive sono meno spiccate o, addirittura, assenti. L’utero
riacquista i rapporti che aveva prima della pubert‡, con prevalenza del collo
sul corpo. Per quanto riguarda l’endometrio, si osservano pi˘ frequentemente
quadri di atrofia semplice o cistica, ma possono presentarsi quadri di
iperplasia ghiandolare di gravit‡ variabile sino all’adenocarcinoma. La grande
prevalenza dell’adenocarcinoma dell’endometrio in postmenopausa, ci ha indotto,
da molti anni, ad indagare sui rapporti ovaro-endometriali di questo periodo
della vita della donna. Le ovaie, dopo la menopausa, non sempre perdono
completamente la loro funzione steroidogenetica, ma, con una certa frequenza, la
corticale continua a produrre androstenedione (A) e deidroepiandrosterone (DHEAS).
Alcuni Autori (Bremond 1982), nei casi di adenocarcinoma dell’endometrio, hanno
trovato, nel sangue prelevato dalle vene emulgenti ovariche, concentrazioni di A
e DHEAS fino a 3,5 volte superiori a quelle del sangue periferico degli stessi
soggetti. Questi dati sono in contrasto con l’affermazione che gli androgeni
postmenopausali siano di origine esclusivamente surrenalica. D’altra parte non
si riscontrano adenocarcinomi dell’endometrio tipici in soggetti castrati, nÈ,
di tali casi, abbiamo trovato riferimenti in letteratura[3]. Un altro fattore
che interferisce in modo evidente con la condizione del climaterio
postmenopausale Ë l’obesit‡[4].
Numerose ricerche anche molto ben
strutturate dimostrano che varie Medicine Naturali, e soprattutto
fitoterapia, agopuntura e omeopatia, possono essere utili nella sindrome
climaterica[5]. Líagopuntura Ë molto attiva su vampate di calore, depressione
e insonnia[6]. La tipica manifestazione della menopausa Ë la vampata di
calore, che consiste in una sensazione improvvisa e imprevedibile díintenso
calore al viso, al collo e al petto; di solito dura pochi minuti, ma puÚ
ripetersi pi˘ volte nel corso della stessa giornata. Spesso le vampate sono
accompagnate da episodi di sudorazione e talvolta di palpitazione e mal di
testa. Vampate e sudorazioni, soprattutto notturne, portano spesso all’insonnia.
La menopausa provoca modificazioni a carico dell’uretra (condotto che porta
l’urina dalla vescica all’esterno) e della vescica, che possono causare un
aumento dello stimolo e della frequenza a urinare, perdite involontarie di urina
(incontinenza), infezioni vescicali (cistiti). Anche la vagina subisce
modificazioni della sua struttura: si assottiglia e si disidrata provocando
prurito e maggiore frequenza di infezioni vaginali (vaginiti). Inoltre Ë pi˘
facile che compaia dolore durante i rapporti sessuali: sia per la perdita di
elasticit‡ delle pareti vaginali, sia per la mancata lubrificazione della vagina
stessa. Anche in questi casi líagopuntura si rivela molto significativa ed
efficace[7].
In fitoterapia molto validi
sono gli isoflavoni della soia. Gli isoflavoni di soia sono sostanze
estratte dalle proteine della soia, essi presentano una struttura simile agli
estrogeni e ne mimano anche le azioni fisiologiche. Lo studio di queste
sostanze, e la loro applicazione terapeutica Ë stato indotto dallíosservazione
che le donne asiatiche hanno minori problemi legati alla menopausa. Studiando le
differenze dei regimi alimentari delle donne asiatiche con le occidentali si Ë
concluso che nelle donne orientali e in special modo nelle giapponesi,
uníalimentazione pi˘ ricca di soia, determina un adattamento migliore allo
squilibrio ormonale che si crea con la menopausa. Studi comparativi hanno
dimostrato che con circa tre mesi di terapia con isoflavoni, si hanno
notevoli miglioramenti della sintomatologia, mentre i primi benefici iniziano a
manifestarsi dopo un mese. I dosaggi raccomandati variano tra 60 e 80 mg al
giorno, tale quantit‡ puÚ essere assunta anche in dosi frazionate. La quantit‡
giornaliera di isoflavoni da assumere puÚ essere sostituita con una integrazione
alimentare di circa 60 g di soia o 40 g di proteine di soia. Gli isofalvoni di
soia non provocano aumenti ponderali[8]. Gli studi epidemiologici su popolazioni
enormi, quali la cinese e la giapponese, che consumano alte dosi di
fitoestrogeni, grazie alla loro alimentazione ricca di soia (circa sessanta g.
al giorno) hanno dimostrato una marcata riduzione del rischio di malattie
cardiovascolari, di osteoporosi e di cancro, rispetto alle popolazioni
occidentali che hanno invece una alimentazione ìnegativaî per la salute, perchÈ
troppo ricca di grassi animali e proteine. Anche il Trifolum pratense, comunque,
Ë molto ricco di isoflavoni ed efficace nella sindrome climaterica.
Molte altre piante sono utili con
diversi meccanismi díazione nei disturbi menopausali: achillea, agnocasto,
assenzio, capsella, biancospino, salvia, ecc[9].
Nella letteratura omeopatica vengono
citati diversi rimedi per attenuare i sintomi della menopausa[10], come
ad esempio Lachesis, Amylenum nitrosum, Sepia, Pulsatilla, Graphites,
Helonias, Glonoium, Actea racemosa, Sulphur per i sintomi vasomotori, come
le vampate di calore, le sudorazioni, le palpitazioni, le cefalee,
líipertensione. Medicamenti omeopatici adeguati sono a volte di grande utilit‡
nel trattamento e nella prevenzione dellíalterazione metabolica pi˘ temuta:
líosteoporosi. Rimedi come il Sulphur, la Calcarea carbonica, la Staphysagria,
il Mercurius, la Silicea, associati ad uníadeguata vita igienica, hanno pi˘
volte modificato sensibilmente la prospettiva evolutiva del disturbo, con la
riprova dei mezzi di laboratorio allopatici[11].
Per concludere, inseriamo dei
consigli tratti da un testo francese del 1855, scritto da un grande medico
contemporaneo di Hahnemann, il dottor G.H.G. Jahr, e intitolato "Trattamento
omeopatico delle patologie femminili e dei neonati", in cui con molta saggezza
si insegna alle donne come comportarsi in questo periodo della vita, senza
ricorrere a farmaci e secondo criteri validi ancor oggi[12]. "...Se non
interviene nessuna complicanza importante, non dovremmo prescrivere rimedi per i
piccoli disturbi dellíet‡ critica. Eí pi˘ importante una dieta semplice e
appropriata, che dovrebbe consistere in cibi semplici e nutrienti, evitando
quelli stimolanti e focosi. CaffÈ, tË, spezie forti non sono mai tanto dannosi
come in questo periodo. Una vita sedentaria o un esercizio fisico eccessivo sono
comunque dannosi... Ogni giorno la paziente dovrebbe fare esercizio fisico
moderato allíaria aperta. Si dovrebbe evitare il tempo troppo freddo e ventoso,
cosÏ come gli appartamenti sovrariscaldati. Il vestiario deve essere adeguato al
tempo e alla stagione...".
Voglio infine soffermarmi su alcuni
rimedi offerti dalla Medicina Cinese sullíaging cutanea menopausale. La
cute rappresenta l’organo spia dell’invecchiamento corporeo, anche perchÈ essa Ë
continuamente sotto i nostri occhi. L’invecchiamento della pelle dipende
dall’et‡, dal tipo di pelle, dal tempo di esposizione ai raggi solari e da
fattori ormonali[13]. Solo il 30% delle donne in menopausa richiede un
intervento medico per disturbi generali[14]. Il 40-60%, invece, richiede un
intervento dermocosmetologico[15]. La cute menopausale Ë una cute con aging
intrinseco il cui invecchiamento Ë accentuato dalla caduta ormonale. I
principali fenomeni della cutanei della menopausa riguardano la perdita di
collagene (il 30% in 5 anni dalla cessazione delle mestruazioni), le
irregolarit‡ nella sintesi di melanina, la perdita di proteoglicani e
glicoproteine di struttura, la riduzione del fattore naturale di
idratazione[16]. Contro líinvecch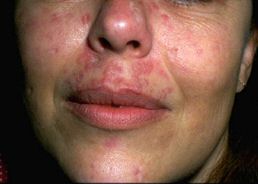 iamento
in generale, i cinesi di cinquemila anni fa mangiavano testicoli di belve, con
le stesse intenzioni con cui i loro discendenti di oggi mangiano la pinna
dorsale di pescecane e la polvere di corno di rinoceronte[17]. Non vi sono
evidenze scientifiche circa líazione anti-et‡ della polvere di corno di
rinoceronte, mentre ve ne sono sulla cartilagine di squalo. Essa Ë ricca di
glicosaminglicani ed aumenta la sintesi di fibre elastiche; contiene proteine e
peptidi immunomodulanti ed Ë utile in caso di cute sottile, irritabile, soggetta
a sensibilizzazione[18]. (Foto 1) iamento
in generale, i cinesi di cinquemila anni fa mangiavano testicoli di belve, con
le stesse intenzioni con cui i loro discendenti di oggi mangiano la pinna
dorsale di pescecane e la polvere di corno di rinoceronte[17]. Non vi sono
evidenze scientifiche circa líazione anti-et‡ della polvere di corno di
rinoceronte, mentre ve ne sono sulla cartilagine di squalo. Essa Ë ricca di
glicosaminglicani ed aumenta la sintesi di fibre elastiche; contiene proteine e
peptidi immunomodulanti ed Ë utile in caso di cute sottile, irritabile, soggetta
a sensibilizzazione[18]. (Foto 1)
Eí da alcuni anni nota líazione anti-aging dei fistoestrogeni della soia,
alimento ampiamente consumato in Cina, Giappone ed in tutto
líEstremo-Oriente[19]. Essi agiscono con meccanismi sia ormonali che
non-ormonali. Si legano ai recettori degli estrogeni innescando tutti i processi
cellulari regolati, nello specifico. da questi ormoni.
Circa le azioni non-ormonali va detto
che:
- Inibiscono la differenziazione e la proliferazione di cellule maligne.
- Impediscono la formazione di nuovi vasi sanguigni (angiogenesi) requisito
essenziale perchÈ un tumore possa crescere.
- Hanno (isofavoni in testa) anche una attivit‡ antiossidante (riducono i
radicali liberi), una attivit‡ antinfiammatoria e antipertensiva.
Líazione antiaging si deve,
principalmente, allíefficacia antiossidativa, che protegge le cellule dai danni
di specie reattive dellíossigeno[20]. Tuttavia,a tutt’oggi non esistono
formulazioni topiche capaci di veicolare i fitoestrogeni attraverso lo strato
corneo e, pertanto, Ë necessario assumerli per via orale[21]. La dose
consigliata Ë di 100-200 mg/die per periodi di tre mesi[22].
Molti alimenti, oltre alla soia,
forniscono buone quantit‡ alimentari di fitoestrogeni (riso, mais, grano,
olio díoliva, crucifere, mele, ciliegie, frutti di bosco, crusca, luppolo, semi
di sesamo, germogli, fagioli, cavolini di Bruxelles, trifoglio, semi di girasole)
che, pertanto, dovranno essere presenti nella dieta di donne con aging
menopausale[23]. Va qui ricordato che líassorbimento dei fitoestrogeni varia
molto da soggetto a soggetto e, anche in una stessa persona. Dal 10% al 30% sono
eliminati per via renale, pochissimi dallíintestino. L’assorbimento corretto
dipende dalla sana flora batterica intestinale[24][25].
 Molte
piante della tradizione erboristica cinese, per via topica, hanno dimostrato un
ruolo efficace sulla cute menopausale. La ricerca attuale si Ë concentrata
sullíimpiego topico di estratti dai semi di Butyrospermum partii,
contente una miscela di sostanze oleose con attivit‡ emolliente, restituiva ed
antiflogistica[26]. Hanno inoltre dimostrato un evidente ruolo cosmetologico
il Gingko biloba, la Salvia melthiorriza e lo Zanthoxyllum alatum, dotati di
azione antiradicalica e di normalizzazionre del microcircolo[27]. Efficace sulla
sintesi di collagene e, pertanto, sullíattivit‡ fibroblastica Ë il Panax
Ginseng (Foto 2), che, tuttavia, per usi protratti, puÚ svolgere azione
ipertensivante e favorire sanguinamenti[28][29][30]. Anche per via topica il
principio deve essere evitato in donne affette da ipertensione grave (con valori
sistolici maggiori di 180 mmHg), o portatrici di ulcera duodenale e che
lamentano insonnia tenace. Descritte anche, per uso topico, condizioni di
ipercorticismo con bassi livelli di ACTH, cefalea e cardiopalmo[31]. Molte
piante della tradizione erboristica cinese, per via topica, hanno dimostrato un
ruolo efficace sulla cute menopausale. La ricerca attuale si Ë concentrata
sullíimpiego topico di estratti dai semi di Butyrospermum partii,
contente una miscela di sostanze oleose con attivit‡ emolliente, restituiva ed
antiflogistica[26]. Hanno inoltre dimostrato un evidente ruolo cosmetologico
il Gingko biloba, la Salvia melthiorriza e lo Zanthoxyllum alatum, dotati di
azione antiradicalica e di normalizzazionre del microcircolo[27]. Efficace sulla
sintesi di collagene e, pertanto, sullíattivit‡ fibroblastica Ë il Panax
Ginseng (Foto 2), che, tuttavia, per usi protratti, puÚ svolgere azione
ipertensivante e favorire sanguinamenti[28][29][30]. Anche per via topica il
principio deve essere evitato in donne affette da ipertensione grave (con valori
sistolici maggiori di 180 mmHg), o portatrici di ulcera duodenale e che
lamentano insonnia tenace. Descritte anche, per uso topico, condizioni di
ipercorticismo con bassi livelli di ACTH, cefalea e cardiopalmo[31].
Un principio estratto dalla madreperla, definito Cytonacre SP, si Ë
rivelato dotato di azione estrogeno-simile a livello cutaneo. Il Cytonacre SP Ë
un composto ricco in cristalli di aragonite che contengono elementi analoghi
alle citochine che favoriscono il ricambio cellulare cutaneo. Líimpiego di un
topico allo 0,5% di Cytonacre determina, su donne in menopausa, azioni pi˘
vistose di preparati topici vitaminici ed antiradicalici e patch a base di
estrogeni, senza gli effetti collaterali descritti per assorbimento
sistemico[32].
Vari altri aspetti della MTC (agopuntura,
massaggio, Qi Gong) sono in grado, secondo la tradizione orientale, di
migliore le espressioni cutanee menopausali ed involutive. A parte alcune
esperienze in agopuntura, la maggior parte degli studi, soprattutto cinesi,
riguarda il Qi Gong che, in corso di aging menopausale, induce riduzione dei
radicali acidi e miglioramento del microcircolo[33]. Secondo la nostra
esperienza, anche il massaggio tuina puÚ intervenire correggendo la
ridotta vascolarizzazione (ingiallimento cutaneo); líassottigliamento del derma
(aspetto atrofico); la riduzione di cellularit‡ dermica con perdita di fibre
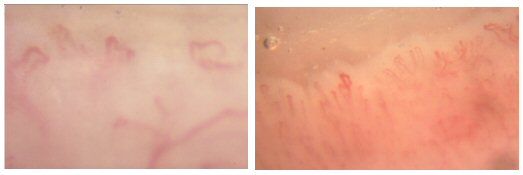
elastiche (linee fini) e migliorando líelasticit‡[34]. Abbiamo anche verifiche
capillarscopiche (Foto 3) di tali risultati[35].
A cura di:
Carlo Di Stanislao
Indirizzo per chiarimenti
Carlo Di Stanislao
E-mail: dermoaq@libero.it
Bibliografia
1 Flammigni C.: Il grande tab˘ delle donne. Come affrontare senza timori la
menopausa, Ed. Mondatori, Milano, 2005.
2 Bottiglioni F.., De Aloysio D.: Il climaterio femminile: esperienze italiane
di un decennio. Atti del III Congresso della Societ‡ Italiana per la Menopausa.
Bologna, 16-19 novembre 1988, p. 105-113.
3 AAVV: Perimenopausa e terza et‡: quali terapie? Atti del Congresso nazionale
Sigite (Firenze, 28 novembre-1 dicembre 2004, ed. CIC Internazionali, Roma,
2004.
4 Varin C., Bachelot Y.: Encyclopedie Medico-Chirurgicale. 10035 A10-12, Paris
1990.
5 Panozzo M.: Menopausa. La medicina naturale nell’et‡ del cambiamento, Ed.
Demetra, Milano, 2004.
6 Di Stanislao C.: Libro Bianco sullíagopuntura e le altre terapie della
tradizione estremo-orientale.
7 Di Stanislao C., Mascaretti P., Palermo P.: Líagopuntura in ostetricia e
ginecologia, in Argomenti di Medicina. Il dialogo e líintegrazione fra culture e
modelli, ed. Fondazione Silone, LíAquila-Roma, 2005.
8 Di Stanislao C.: Le virt˘ della soia, http://www.ilcapoluogo.it/content.php?article.478,
2006.
9 Di Stanislao C., Giannelli L., Iommlli O., Lauro G.: Fitoterapia Comparata,
Ed. Massa, Napoli, 2001.
10 Paganelli R., Orel C.: Omeopatia per le donne, Ed. Xenia, Milano, 2004.
11 Masci V.: Omeopatia. Tradizione e attualit‡, Ed. Tecniche Nuove, Milano,
2003.
12 Sankaran R.: Lo spirito dell’omeopatia, Ed. Salus Infirmorum, Padova, 2004.
13 Labrie F., et al: Intracrinology and the skin, Dermatology, 2002, 40(2):
211-215.
14 Genazzani A. R., Gambacciani M.: Menopausa 2001. Atti dell’8∞ Congresso
nazionale della Societ‡ italiana della menopausa (Pisa, 14-17 giugno 2001), Ed.
CIC, Roma, 2001.
15 Poyner T. F.: Malattie della Pelle. Le pi˘ frequenti patologie, Ed. CIC
Internazionali, Roma, 2001.
16 Bianchini R.: Invecchiamento cutaneo: come prevenire ed affrontare i problemi
legati allíet‡, http://www.salutedonna.it/invecchiamento%20cutaneo.htm, 2002.
17 Fantini: La longevit‡, Ed. Ciba Geigy, Milano, 1980
18 Glogau R.G.: Segni estetici e dati anatomici dellíinvecchiamento cutaneo,
Seminari di Dermatologia, 1997, 6(2): 81-85.
19 Iommelli O.: I fotoestrogeni in menopausa, La Mandorla (www.agopuntura.org),
2002, 22.
20 AAVV: La soja: un prezioso alleato in cucina, www.zerodieta.com, 2002.
21 Proserpio G., Ambreck B., Ceoloni M.: Prontuario di cosmetologia. Chimica,
tecnica, legislazione, Ed. Tecniche Nuove, Milano, 2001.
22 Kurtzweil P.: An FDA Guide to Dietary Supplement, US FDA C.S.F , 2001.
23 Campanaro P., De Cristoforo P.: Nutrizione Ed Integrazione, Fogli di
Estetica, 2000, Supp 1: 40-45.
24 Cipolla M.: Alimentazione, diete e salute. Quanto, come, quando nutrirsi per
vivere bene, Ed. Libreria Hoepli, Milano, 1999.
25 Bologna M., Di Stanislao C., Corradin M. et al.: Dietetica Medica Scientifica
e Tradizionale. Curarsi e Prevenire con il cibo, ed. CEA, Milano, 1999.
26 Carbajal D, Molina V, Valdes S, Arruzabala M.L, Mas R, Magraner J.:
Anti-inflammatory activity of D-002: an active product isolated from beeswax.
Prostaglandins Leukot. Essent. Fatty Acids 1998;59:235-238.
27 Proserpio G.: Fitocosmesi Cinese, Cosmetica, 2001, 4(3): 22-24.
28 Di Stanislao C., Iommelli O., Lauro G.: Il Ginseng: principe della
Farmacologia Tradizionale Cinese, www.sia-mtc.it/Pagine Culturali, 2003.
29 Di Stanislao C., Giannelli L., Iommelli O., Lauro G.: Fitoterapia Comparata,
Ed. Di Massa, Napoli, 2001.
30 Fiorenzuoli F.: Fitoterapia, Ed. Masson, Padova, 1997.
31 Foster, S. and Yue C. X.: Herbal Emissaries: Bringing Chinese Herbs to the
West., Ed. Healing Arts Press, Rochester, 1992.
32 Cytonacre SP. Alternativa cosmetica allíinvecchiamento cutaneo
postmenopausale, Il Dermochirurgo, 2002, 2: 29-30.
33 De Hui S., Xui Fen R., Wang N.: Mamanuale di Dermatologia in MTC, Ed. Casa
Editrice Ambrosiana, Milano, 1997.
34 Di Stanislao C.: Agopuntura ed MTC in Cosmetologia, KosmË, 2002, 4: 20-23.
35 Di Stanislao C.: Cute menopausale: possibile ruolo dei fitoestrogeni e di
alcune terapie non convenzionali, XVII Congresso SASME, Francavilla (PE),
Ottobre 2002.
|

